В наше время медицина способна на многое, но, к сожалению, не на все. Пока не научились успешно бороться с запущенными опухолями, лечить наследственные заболевания и справляться с болезнью Альцгеймера. Тем не менее есть и те недуги, которые вроде бы могут вылечиваться лекарственными препаратами, но не всегда и не у всех. К ним относится эпилепсия, и в таких случаях прибегают к хирургической помощи, стараясь «отключить» область с ненужной активностью. А как эту область максимально точно найти и обезвредить, обсудили на конференции по хирургическому лечению эпилепсии в Российской детской клинической больнице.

Конференцию посвятили борьбе с лекарственно устойчивой эпилепсией – ее диагностике, предхирургической подготовке, самим хирургическим вмешательствам и результатам, которых смогли достичь в РДКБ, а также постоперационному ведению пациентов и их реабилитации. При этом нужно учитывать, что речь почти все время шла о детях, хотя и взрослых это тоже касается. Самая большая проблема, которая стоит сейчас перед эпилептологами – максимально точно установить очаг, откуда при эпилепсии начинают разбегаться ненужные импульсы, и максимально точно и продуктивно его обезвредить. В противном случае приступы начинают мучать человека снова. Вот и бьются специалисты разного профиля, пытаясь оптимизировать работу и помочь маленьким пациентам.
Если раньше методы визуализации не достигали должного уровня для того, чтобы уметь показывать мельчайшие очаги гетеротопии коры (островки серого вещества появляются в белом – там, где их быть не должно) или фокальную кортикальную дисплазию, или склероз гиппокампа (все ведет к жестким и некурабельным с помощью медикаментов приступам), то сейчас диагноз эпилепсии ставят, основываясь на данных электроэнцефалографии (ЭЭГ – метод регистрации электрической активности коры мозга), МРТ (причем, не менее 1,5 Тесла, а в идеале 3Т) и генетики. И везде есть свои нововведения.
Например, предпочтительнее делать ЭЭГ с высокой плотностью наложения электродов 10-10. Такое расположение позволяет наиболее точно зафиксировать работу разных областей височной доли, так как именно там чаще всего проявляется патологическая активность, которая затем, если приступы генерализованные, заставляет возбуждаться весь мозг. Человек при этом теряет сознание и начинает биться в судорогах. Бывают, однако, и менее очевидные с клинической точки зрения типы эпилепсии, когда человек (ребенок) внезапно может начать улыбаться, либо ни с того ни с сего начать выполнять какие-то стереотипные движения.
В этих целях еще можно использовать МЭГ или магнитоэнцефалографию. Выглядит метод футуристично: это такой большой шлем, похожий на огромную трубу с выемкой для головы, который опускается до уровня глаз полусидящего пациента и считывает магнитные колебания активности коры по 306 каналам. Получается гораздо точнее, чем ЭЭГ в предхирургической диагностике, особенно если эпиактивность может исходить из разных зон.
Например, при туберозном склерозе, где «заправлять банкетом» способен вообще каждый тубер (доброкачественная опухоль, вокруг которой образуется «злой» и реактивный участок глиоза), ЭЭГ никогда не поймает зачинщика. А туберов бывает много. В таких случаях нейрохирурги лезть в голову не рискуют, а это значит, что пациент остается без радикального лечения. МЭГ работает тут в качестве супергероя – находит «злодея» и метит его, после чего хирургам путь открыт и руки развязаны.
Только вот существуют свои сложности. Например, процедура длится 1,5-2 часа, и все это время человек должен неподвижно сидеть в кресле. А теперь представим, что это 4-летний подвижный ребенок. Однако, по словам спикера, «все решает суточная депривация сна». Немного жестковато, зато надежно и позволяет очень точечно обнаружить очаг, чтобы потом его «выключить».
Впрочем, вот как комментирует этот постулат для нашего портала Анна Крючкова из Центра нейрокогнитивных исследований (МЭГ-центр):
«В научных исследованиях мы и правда проводим регистрацию в сидячем положении, с бодрствующими испытуемыми. Однако, во время регистрации пациентов с эпилепсией, мы изменяем положение прибора и записываем пациета в положении лежа, во сне».
Вторая проблема – нужен приступ, так как только в это время прибор окажется наиболее полезным. И если приступы частые, то можно хотя бы ориентировочно спланировать исследование. Но если они бывают крайне редко и при этом предварительно «не сообщают» о своем приходе? Сложная задача, в общем.
Тем не менее специалисты из уже упомянутого Центра нейрокогнитивных исследований (МЭГ-центр), который представляла Александра Коптелова, прекрасно с этой задачей справляются. За счет того, что за пациентом в ходе процедуры ведется тщательное наблюдение с помощью видеокамеры, закрепленной над лицом, а также мониторинг мышечных сокращений, ЭКГ и других физиологических данных, удается четко зафиксировать начало приступа, его течение и завершение. И врач, к которому пойдет такой пациент, получает довольно конкретную и поэтому очень ценную информацию о расположении очага. Кроме этого, в случае исследований в МЭГ-центре, шлем не опускается на человека. Аппарат находится в одном из фиксированных положений: для записи сидя или лежа, и испытуемый/пациент помещает голову в шлем с сенсорами.

Запись МЭГ в положении лежа, во сне. Фото предоставлено Центром нейрокогнитивных исследований (МЭГ-центр)
Чтобы случайно не повредить функционально значимые зоны мозга (которые позволяют нам чувствовать или двигаться), помогает фМРТ. Человек, находясь в томографе, выполняет разные тесты на движения, речь и другие параметры, которые можно «обнаружить», и при этом врач на компьютере видит активные зоны мозга, повреждать которые никак не желательно. Нейрохирурги эти «карты» с разметками получают и уже только после этого начинают действовать.

Общая схема фМРТ-исследования выглядит достаточно просто, но при этом информативно. Процедура включает нейропсихологическое обследование, которое помогает оценить психическое состояние пациента (возможно, ему придется давать более простые задания, чтобы получать адекватный ответ). Затем выбираются пробы, которые «укажут» на расположение конкретной функции в мозге, и в ходе этих проб корректируется местоположение области предполагаемого оперативного вмешательства.
Затем полученные результаты обрабатываются, интерпретируются и обязательно сравниваются уже с интраоперационными данными (да, в ходе операции на мозге человек находится в сознании и тоже способен выполнять задания после воздействия на зону, куда «указала» фМРТ). Зачем? Потому что даже тот же центр речи, который обычно находится у правшей в левом, а у левшей в правом полушарии в конкретном месте, может быть совершенно разной локализации, которую фМРТ «поймать» иногда не может.
Целая секция конференции состояла из докладов, касающихся лучевой диагностики органических поражений мозга, которые чаще всего приводят в патологической активности и припадкам. Важно, чтобы томографы, в которых обследуют пациентов, обладали высоким разрешением – то есть были достаточно мощными для того, чтобы визуализировать самые небольшие «аномальные» области.
Что значит «высоким разрешением»? Например, сюда относится такая характеристика как толщина среза, которая должна быть не более 2 мм. Далее программному обеспечению необходимо иметь максимально возможное соотношение «сигнал/шум», позволяющее подавить ненужное и усилить важное. Обращается внимание и на позиционирование срезов: специалисты считают, что более оптимально «нарезать» мозг не ровно «вдоль» и «поперек», а ориентировать направление снимков вдоль оси гиппокампа (именно там чаще всего встречаются разные «аномалии»).
При этом спикер Федор Костылев, врач-рентгенолог РДКБ, признался, что модификация протокола эпилептологического сканирования в каждом отдельном исследовательском случае – чистая импровизация, и только пообщавшись с пациентом и его лечащим врачом, можно подобрать такие режимы, которые бы исключили или подтвердили наличие той или иной органической патологии.
Еще выступал обаятельный флорентиец, который рассказывал про высокопольный 7-тесловый МР-томограф, октябре одобренный FDA для клинического использования и стоящий на сегодняшний день около 7 миллионов $. Картинки, конечно, местами были потрясающего разрешения, но докладчик, к сожалению, не учел, что будет настолько неяркий проектор. Не помогло даже полное выключение в зале света – изображения все равно были слишком темными. А ведь весь сок доклада – именно в снимках. В общем, грусть и печаль. Тем не менее Рензо Гуерини (Renzo Guerrini) из Детской больницы Анны Мейер Университета Флоренции не унывал и весело заметил, что аудитории придется ему «верить на слово».
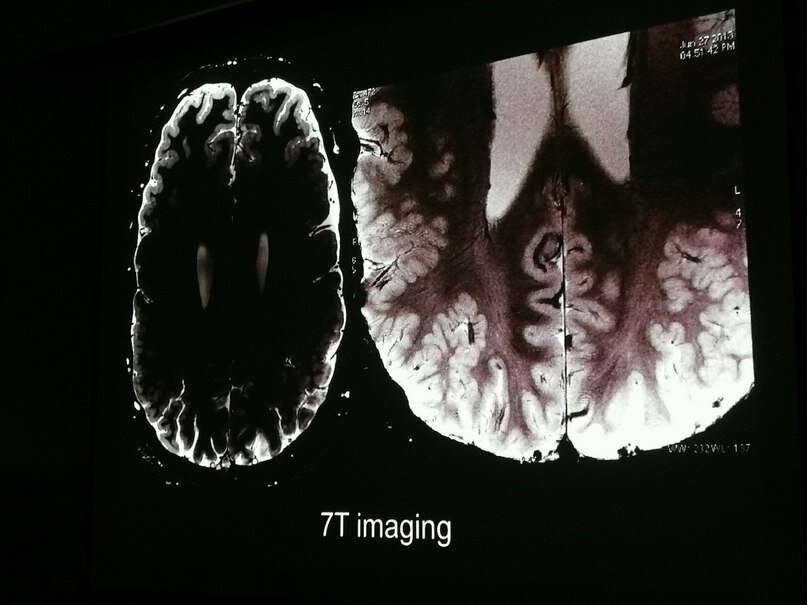
Слайд: Renzo Guerrini
Порадовал слайд, где он сравнивал эволюцию томографов с эволюцией автопрома (типа МРТ в 7Тесла и выше – это гоночный болид). А болид для наших русских дорог… Ну вы поняли, да?
Лично для меня «открытием» стал метод SISCOM, вбирающий в себя МРТ, а также однофотонную эмиссионную томографию (ОФЭКТ) вне приступа и прямо в приступе. Во время ОФЭКТ улавливаются фотоны из наиболее активной зоны и визуализируются в виде разноинтенсивных по цвету облачков на МРТ-карте мозга. При этом, человек, естественно, пьет специальный радиофармпрепарат с технецием, и этот технеций, накапливаясь в тканях, себя и «проявляет». Сие в общем-то безопасно, и через половину суток в человеке от вещества не остается и следа.

Слайд: О. Карпов
Но самый цимес в том, что технеций возбужденными тканями поглощается мигом и там же на какое-то время замыкается. Поэтому если успеть ввести препарат прямо в самом начале приступа, то потом врач дожидается, пока больной придет в себя, и кладет его в томограф. Вуаля – у вас есть точная зона, виновная в эпиприпадке.
Консенсус западных специалистов признал метод, особенно его «приступный» этап даже более информативным, чем ПЭТ. Стоит, правда, он недешево, но как сообщил рассказывающий о нем О. Бронов из Науионального медико-хирургического центра им. Н.И. Пирогова, сейчас процедура делается бесплатно и научных целях, а в дальнейшем, если ее признают необходимой, она будет введена в систему ОМС.
В общем, все интересно и впечатляет, и если вы дочитали этот краткий о очень избирательный очерк до конца, то бонус-факт – картину Люсьена Фрейда «Спящая соцработница» купил за 33,6 миллиона $ сам Роман Абрамович. А какое отношение этот факт имеет ко всему сказанному выше, не знает даже его автор – один из докладчиков, который привел его в конце своей презентации (конечно, это была шутка, чтобы все расслабились после многочисленных схем и графиков катамнестических наблюдений за прооперированными пациентами).

Текст: Анна Хоружая
Читайте материалы нашего сайта в Facebook, ВКонтакте и канале в Telegram, а также следите за новыми картинками дня в Instagram.